Bestimmte Risikofaktoren der koronaren Herzkrankheit sind Ende der 1960er Jahre nicht bewusst/bekannt, z.B. Alter, Fettstoffwechselstörungen, die „Pille“, starker Alkoholkonsum, Vererbung. Dafür werden hohe psychische Belastungen und beruflich dauernd auf Hochtouren zu laufen, als häufige Dispositionsfaktoren genannt.
Zur Befunderhebung gehört in dieser Zeit (und noch heute) zunächst die Auskultation, d.h. das Abhören der Herztöne und etwaiger Geräusche. Die EKG-Ableitungen zeigen eine ST-Hebung im EKG. Labortechnisch wird eine erhöhte Blutsenkungsgeschwindigkeit (BSG, siehe LPV002) ermittelt. Bestimmte Enzymwerte im Blut (CPK, GOT, GPT, LDH) sind erhöht, das Troponin gehört noch nicht dazu. Zum Blutabnehmen kommen Flügelkanülen (siehe SPV014) zum Einsatz
Starke Beruhigungsmittel wie z.B. das Diazepam (Valium®) kommen langfristig zum Einsatz. In bestimmten Fällen wird eine Rechtsherz-Katheterisierung durchgeführt, seit 1967 ist auch eine Bypass-OP möglich. Verengte Herzkranzgefäße können nicht erweitert werden. Zunehmend wird eine medikamentöse Wiedereröffnung verschlossener Gefäße durchgeführt, mit einem hohen Risiko lebensbedrohlicher Blutungen. Digitalis gilt als wichtigste Medikation zur Behandlung einer Herzschwäche. Eine Sauerstoff-Gabe (3-4 l/min.) ist regulär üblich, bei fehlender Zentralversorgung mittels häufig zu wechselnder Druckflaschen (siehe IBM004).
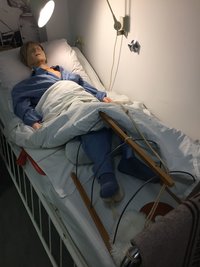
Die Überwachung mithilfe eines EKG-Monitors (siehe MPV013) wird ergänzt durch ¼-stdl. Vitalzeichenkontrolle (siehe Pulsuhr MPV008 und ggf. rektales Thermometer MBM042). Für ca. 3-5 Tage ist strenge Bettruhe einzuhalten. Bei absoluter Ruhigstellung ist nur Muskeltraining ohne Bewegung erlaubt. Die Patienten-Unterlage wird mit drei Pflegekräften gewechselt. Die Körperpflege erfolgt zunächst reduziert, dann wird sie komplett „von der Schwester übernommen“. Der Brustkorb darf nicht, wie sonst bei Bettruhe üblich, abgeklopft werden. Zur Entspannung der Bauchdecke wird eine Knierolle eingelegt. In den ersten Tagen erfolgt eine künstliche Ernährung über die Vene, der Kranke darf nichts selbst ausführen. In den ersten Tagen gilt Besuchsverbot. Danach ist Besuch nur erlaubt, wenn er den Kranken nicht aufregt. Der Beginn der Mobilisation in den Nachtstuhl erfolgt nach 1-4 Wochen. Je nach Verfassung wird nach 3-4 Wochen ein abgestuftes Reaktivierungsprogramm bis zur Entlassung praktiziert. Das Telefon wird erst im Stadium der Genesung erlaubt! Allerdings kann sich ein Verbot des Zeitunglesens u.U. nachteilig auswirken. Der Patient soll spüren, dass „die Schwester für ihn Zeit und Verständnis hat“. Mithilfe des Birnentasters kann der Patient jederzeit den Schwesternruf auslösen.
Im Normalfall kann die Berufstätigkeit nach 4-6 Monaten wieder aufgenommen werden. Wichtig ist die Reduzierung der bekannten Risikofaktoren, „Das Rauchen von Zigaretten sollte aufgegeben werden“. Blutverdünnende Mittel (Marcumar®) dienen der Nachbehandlung, niedrig dosierte ASS (Acetylsalicylsäure) einzunehmen noch nicht üblich.
Erfreulicherweise ist festzustellen, dass die Sterblichkeit fünf Jahre nach einem akuten Herzinfarkt 1972 noch rund 50% betrug und bis 2012 nahezu halbiert werden konnte.
Im Folgenden werden eine Reihe von Pflegedingen für Infarkt-Patient*innen in der damaligen Zeit vorgestellt. Es handelt sich um eine exemplarische Auswahl überwiegend eher unspezifischer Hilfsmittel, zu den Aspekten Krankenzimmer, Krankenbett, Fürsorge, Versorgung, Entsorgung, Körperpflege, Überwachung, Dokumentation, Diagnostik und Prophylaxen. Die gekonnte, zusammenhängende Nutzung der Objekte in einem geeigneten Umfeld bot trotz aller zeitbedingten Einschränkungen Voraussetzungen für die Genesung der vital bedrohten Menschen.
Quellen:
dgk.org
Juchli, L./Högger, B. (1971): Umfassende Krankenpflege,
Lehrbuch, Band 1, 3. Aufl., Stuttgart (Thieme),
Schettler, G. (Hg.) (1972): Innere Medizin – Ein kurzgefasstes Lehrbuch, Band 1, 3. Aufl., Stuttgart (Thieme),
Stellbrink, C. (2019): Entwicklung der Herz-Kreislauf-Medizin (unveröffentlicht),
Wikipedia,
Zeymer, U. (2014): Akuter Herzinfarkt: Was neu und wichtig ist
Pflege und Behandlung eines Herzinfarktes – was war vor 50 Jahren anders?

Krankenzimmer mit Patienten und Personal, Ansicht Krankensaal von 1954, Station 1.3, mit 10 Pat. (nicht alle vollständig sichtbar), S/W-Reproduktion auf Forexmaterial (durchgehärtetes PVC)

Kardex-Dokumentationssystem. Mappe, braunes Kunstleder. Mit Legende (z.T. lose). Dokumentationsblätter für mehrere Patient*innen. Mit Reiter zur Kennzeichnung und schnellem Auffinden von Eintragungen,

Universal-Krankenbett mit in der Ebene verstellbarer Liegefläche, beiges Metallgestell, Bügel Kopf- + Fußende Chromargan, graue Kopf- + Fußplatte, 3-teilige Matratze

Weißer Metallständer, ERKA ges. gesch., Felder 1.-5. Zum Beschriften. Mit 5 Glas-Pipetten in Klemmvorrichtungen. Rote Gummi-Pfropfen und -Abdichtung. 3 der Pfropfen sind mit einer Metall-Spirale umfasst. 6 Ersatz-Gummi Hintergrund: Bei Verdacht auf einen Entzündungsprozess wird seit den 1920er Jahren die Blutsenkungsgeschwindigkeit (BSG) bzw. Blutkörperchensenkungsreaktion (BKS) bestimmt. Die Untersuchung nach Westergren wurde standardmäßig auf der Krankenstation oder in der Arztpraxis durchgeführt.

Weißer Kunststoff-Ständer mit 10 Kunststoff-Pipetten in blauen Depots. Gravur: MSD Maxifen. Hintergrund: Bei Verdacht auf einen Entzündungsprozess wird seit den 1920er Jahren die Blutsenkungsgeschwindigkeit (BSG) bzw. Blutkörperchensenkungsreaktion (BKS) bestimmt. Die Untersuchung nach Westergren wurde standardmäßig auf der Krankenstation oder in der Arztpraxis durchgeführt. Bei dieser Technik kam es nicht selten vor, dass bei versehentlich zu starkem Eindrücken der Pipette in das Depot das Blut bis zur Zimmerdecke spritzte, die mit der Zeit ein entsprechendes Aussehen annahm (Zeitzeuge Ammann - Ende 1970er Jahre)

Blutsenkungsapparat nach Westergren, rotlackiertes Metall mit goldfarbener Skala, für 10 Röhrchen mit Skalen. Anbei: 4 Senkungsröhrchen mit offenem Stöpsel. Beschriftung SARSTEDT (mit Firmenlogo ) BSG nach Westergren’ Hintergrund: Bei Verdacht auf einen Entzündungsprozess wird seit den 1920er Jahren die Blutsenkungsgeschwindigkeit (BSG) bzw. Blutkörperchensenkungsreaktion (BKS) bestimmt. Die Untersuchung nach Westergren wurde standardmäßig auf der Krankenstation oder in der Arztpraxis durchgeführt.

EKG-Monitor, RFT Biomonitor Typ BMT 101, Made in GDR, zur Patientenüberwachung. Blau lackiertes Metallgehäuse, mit Anschluss-Kabel für Elektroden. Vordere obere Ecke rechts leicht beschädigt. Das Gerät war Teil eines Modulsystems von RFT Biomonitoren, die zur Überwachung weiterer Parameter z.B. in der Kardiologie dienten.

Waschalkohol in durchsichtiger Plastikflasche mit gebogenem Leitungsschlauch und spitzer Öffnung (ohne Inhalt). Der Flaschenboden ist mit "301" und "200" gekenzeichnet. Mit diesem Mittel wurden in den 1970er bis in die 90er Jahre nahezu alle bettlägerigen Patienten am Rücken eingerieben und anschließend "abgeklatscht" (d.h. abgeklopft). Dies war als prophylaktische Maßnahme gegen Lungenentzündung gedacht. Später kam diese Maßnahme in Verruf, da sie die Dekubitusbildung am Gesäß fördern sollte und sich die Bronchien bei einem plötzlichen Kältereiz eher verkrampfen würden. Alternative ab den 2010er Jahren: z.B. Esemtan Aktiv Gel

Rechtsherz-Einschwemmkatheter aus gelbem, flexiblem Kunststoff, 2-Wege System für kleinen Ballon an der Spitze und das Innenlumen, jeweils ein weißer Anschluss für einen üblichen Luer-Spritzenkonus. Längen-Markierungen mit schwarzen Ringen. Komplett mit blauem Absperrhahn und 2-ml. Einmalspritze, mit türkisfarbenem Zwischenstück zum doppelläufigen Katheter. Ballon lässt sich (2019) aufblasen und mithilfe des Absperrhahns in diesem Zustand fixieren. Zweck des aufgeblasenen Ballons ist das leichtere Einschwemmen des Katheters in Richtung des Blutflusses, über die obere oder die untere Hohlvene in den rechten Vorhof des Herzens. (Ballon undicht)

Sauerstoff-Insufflationsgerät mit Hauptventil/Handanschluss, O²-Druckmesser/Feinregelventil, Durchfluss-Strömungsmesser und Injektor für Unterdruck-Erzeugung (Möglichkeit zum Absaugen der Atemwege); O²-Anfeuchter (-Sprudler), -Maske, Aufkleber und Beschriftung: Dräger Werk AG Lübeck, blau-weiße Dräger-Prüfplakette ohne Markierung einer der Jahreszahlen von 86-91. Auf drei Gummirollen, funktionsfähiges Gerät. 11-Liter-Sauerstoff-Flasche (blau) leer. Die blaue Kennzeichnung der Flasche entspricht der Norm vor 1998. Mit Aufbewahrungskasten für Zubehör. Anleitung für ein Modell ohne Absaug-Vorrichtung beigelegt Die Sauerstoff-Flasche musste bei langdauernder Sauerstoff-Zufuhr mehrfach täglich ausgetauscht werden, je nach eingestellter Dosierung. Die entsprechenden Daten waren mittels Dreisatz-Rechnung zu ermitteln, wenn z.B. In einer Sauerstoff-Flasche von 10 l Volumen ein Druck von 150 bar herrscht. Wieviel Liter Sauerstoff lässt sich unter atmosphärischem Druck applizieren? Wie lange hält der Inhalt vor, wenn die Dosierung 4 l/min beträgt? 4 l ---------------- 1 Min. 1 l ---------------- 1/4 Min. 1500 l ---------------- 1500/4 Min.=375 Min. 375/60=6 h 15 Min. Wichtig war in jedem Fall die Einhaltung der Unfallverhütungs-Vorschrift zur gefahrlosen Anwendung von Sauerstoff.

2 Flügelkanülen n. Strauß, für die Venenpunktion zur Blutentnahme oder zur intranvenösen Zuführung größerer Mengen Flüssigkeit. Prägung Acufirm V2A /V2A IPO 1.80. Griff einseitig geriffelt, Rekord-Konus, äußerlich gerundet (offenbar zum Schlauchanschluss). Da die starren Stahlkanülen bei unbedachten Bewegungen die Venenwand verletzen konnten, musste der Arm entweder mithilfe einer Klettverschluss-Armbinde oder einer Kramer-Schiene fixieret werden. Auf diese Weise konnte das paravenöse Einfließen der Infusionsflüssigkeit bzw. Blutungen vermieden werden. Diese Maßnahmen schränkten jedoch den Bewegungsradius des Patienten/der Patientin ein und konnten aus rechtlichen Gründen nur im Einverständnis mit diesen angelegt werden. Seit Ende des 20. Jahrhunderts wird zur peripher-intravenösen Infusion ein flexibler Verweilkatheter verwendet, der aus Polytetrafluorethylen (umangssprachlich Teflon) besteht und mithilfe einer biegsamen Stahlkanüle schonend in die Vene eingeführt wird.

Zahnbürste weiß/beige, Kunststoff. Borstenlänge anatomisch angepasst. Preisetikett (handschriftlich) 0,75

Ambu EKG-Trainer, Typ 84-00 Das zu Schulungszwecken genutzte Gerät lässt sich an der Oberseite aufklappen. Hier befindet sich eine rotierende, teilweise transparente Kunststoff-Scheibe, die auswechselbar ist. Diese wird mittels eines Lichtstrahls abgetastet und in entsprechende elektrische Signale umgewandelt. Damit lassen sich verschiedene EKG-Szenarien abspielen und auf einem EKG-Monitor bzw. einem Oszilloskop wiedergeben. Beiliegend 8 weitere Scheiben (Bildplatten) mit je vier EKG-Szenarien, jeweils in der Original-Hülle. Incl. div. Ersatzteile Bedienelemente in englischer Sprache Aufkleber: "Westf. Klinik Gütersloh Inventar 154475" und " nächste Prüfung 2/95" Seriennummer 1083 In der Geschichte von Ambu wird die Herstellung eines EKG-Simulators in den 1960er/70er Jahren hervorgehoben. Zum dem Gerät gehört eine schwarze Kunstledertasche mit der Aufschrift AMBU EKG TRAINER Ein Zweitgerät ist vorhanden, dies stammt aus dem Krankenhaus Düren.
[Stand der Information: ]



